Oncología Radioterápica
Es una especialidad médica reconocida como tal en 1986 por la Facultad de Medicina de la UDELAR al crear en ese año a la Cátedra de Oncología Radioterápica en el marco del Departamento de Oncología y sobre la base del postgrado de Radioterapia de la Escuela de Graduados. El médico Oncólogo Radioterapeuta (o Radioncólogo) es un médico clínico que conoce en profundidad las enfermedades oncológicas en sus aspectos clínicos y patológicos, conoce las distintas modalidades de tratamientos para ellas y aplica dichos conocimientos para evaluar la correcta indicación de un tratamiento con radioterapia. Utiliza sus conocimientos sobre la radiofísica, la radiobiología, la radioprotección y las posibilidades técnicas de tratamiento para evaluar, indicar, planificar, controlar y seguir el tratamiento de radioterapia de cada paciente.
Radioterapia
Desde que Konrad Roentgen descubrió los Rayos X en 1895 se ha ido desarrollando la utilización de las radiaciones ionizantes para el diagnóstico y tratamiento. Se llaman radiaciones ionizantes porque, al depositar su energía en los tejidos, se caracterizan por alterar la estructura equilibrada de los átomos componentes de las moléculas celulares. Esta alteración es la que lleva a los daños en los tejidos. Sus indicaciones son en enfermedades malignas, pero hay afecciones no malignas en las que también pueden tener indicación (tumores benignos, patologías degenerativas como la artrosis, queloides, reestenosis, etc. La Radioterapia puede ser administrada a distancia (Radioterapia Externa) o en contacto directo (Braquiterapia), ambas modalidades se realizan en COR. También existe la Radioterapia por vía sanguínea (Radioterapia Metabólica) que la realizan los especialistas en Medicina Nuclear.
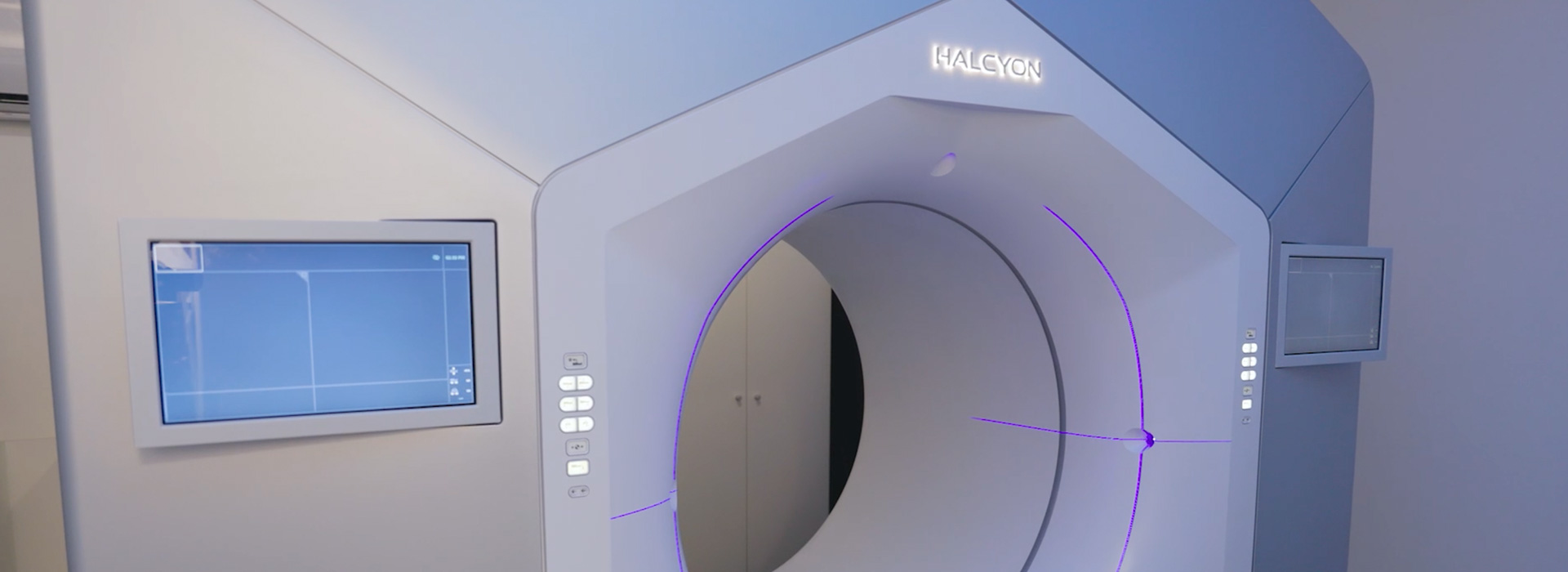
Radioterapia Externa
La Radioterapia Externa se realiza mediante aceleradores lineales de electrones que emiten fotones y electrones de distintas energías que permiten distintas distribuciones de la radiación de acuerdo con las necesidades.
Braquiterapia
La Braquiterapia se realiza mediante un equipo que coloca la fuente con el isótopo radioactivo emisor de fotones de baja penetración en el lugar indicado con un sistema remoto que asegura la radioprotección.
¿Cómo funciona?
Estos equipos deben ser controlados y calibrados permanentemente por los Físicos Médicos y Tecnólogos Radioterapeutas. Asimismo, la ARNR controla y verifica los datos obtenidos.
Para llegar a hacer el tratamiento indicado por el oncólogo radioterapeuta, hay que cumplir etapas previas que implican la simulación, la planificación y la verificación pre e intratratamiento.
La simulación es el proceso en el cual se coloca al paciente en la posición en que va a ser tratado, y se toman imágenes que serán utilizadas en el proceso de planificación del tratamiento. Esta simulación, dependiendo del caso y de la técnica de Radioterapia a utilizar, puede realizarse (sin ser excluyentes) con un tomógrafo computado (tridimensional) o con un simulador radiológico con intensificador de imágenes (bidimensional).
La planificación se realiza con un sistema de planificación de tratamiento computado (TPS) en el que están incorporadas las características de los distintos equipos de tratamiento y que integra las imágenes diagnósticas con las del simulador. Con todos esos datos se obtiene el mejor plan de tratamiento de acuerdo con la indicación médica, maximizando la dosificación de la lesión a tratar y minimizando la exposición de órganos y tejidos a proteger.
La verificación implica colocar al paciente ya en el equipo de tratamiento y comprobar visual e imagenológicamente que todos los supuestos se confirman en la práctica, haciendo los ajustes necesarios que se puedan requerir.
Asimismo, a lo largo de cada tratamiento y dependiendo de las características de cada uno, se harán las verificaciones intratratamiento.